Como tal se conoce al órgano encargado de conectar los tejidos fetales con los maternos y proporcionar a los primeros las facilidades para sostener los mecanismos de respiración, excreción, nutrición y cualquier otro mecanismo fisiológico. Si deseamos conocer la forma en la cual se configura la estructura placentaria, debemos dar una ojeada a los acontecimientos ocurridos desde el momento mismo de la implantación.
Desde el momento mismo de la implantación, el trofoblasto, por medio de su porción denominada sincitio trofoblasto, erosiona gradual y lentamente la decidua rompiendo tanto las células del estroma como los vasos sanguíneos maternos y el tejido glandular del endometrio. El material obtenido de estas estructuras es rápidamente captado por el blastocisto y pasará a las células del embrión en formación. El contínuo erosionar del sincitio hace posible que la porción de blastocisto que presenta el botón embrionario penetre primero en el tejido materno y un poco más tarde lo hace todo el blastocisto. El sincitio emite una serie de prolongaciones con el fin de erosionar al tejido materno, estas prolongaciones son el esbozo primario de las vellosidades y separan porciones de material materno (Fig-54)
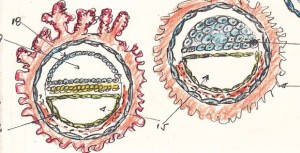
FIG 54 – FORMACIÓN DE VELLOSIDADES.
Debido al mecanismo de penetración de las vellosidades, estas rompen vasos maternos quedando bañadas por sangre, sangre que está en una serie de espacios o lagunas, las cuales pueden ir uniéndose para formar espacios bastante grandes. Así aproximadamente al día 10 de la gestación puede decirse que la placenta presenta un período lacunar, en donde las vellosidades “nadan” en lagunas de sangre materna, y que las vellosidades formadas son denominadas primarias.
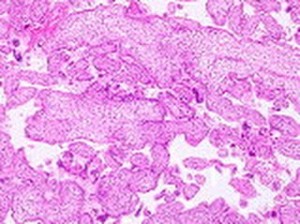
FIG 55 – VELLOSIDADES PRIMARIAS
Para el día 12-13, las vellosidades que van penetrando al tejido materno se han engrosado y se unen unas con otras, conformando un llamado período trabecular; se puede apreciar al mismo tiempo que el mesodermo extraembrionario y el mismo trofoblasto se han desplazado para conformar mejor la vellosidad, la cual se denominará ahora como vellosidad secundaria.
Debe recordarse que las vellosidades parten de la superficie fetal, de la llamada placa coriónica, y van hacia el tejido materno, o sea, que el tejido fetal es quien forma las vellosidades, en cambio el tejido materno configura tabiques entre una y otra vellosidad. Claro debe quedar que una vellosidad secundaria es aquella que está compuesta por una capa externa de sincitiotrofoblasto, apoyada sobre una capa de citotrofoblasto, la cual a su vez cubre a mesodermo extraembrionario.
Alrededor del décimo séptimo día de gestación, se observa como en el interior de las vellosidades en formación, a partir de células de mesodermo extraembrionario se configuran los grupos angiógenos, islotes de Wolff y Pander, que van a dar origen a vasos sanguíneos y a sangre. Los capilares embrionarios neoformados confluyen para formar vasos pequeños, que a su vez, configuran los llamados vasos vitelinos y umbilicales, pudiéndose establecer una genuina circulación placentaria que conecte los tejidos maternos con los embrionarios. A causa de la formación de los vasos sanguíneos, las vellosidades secundarias sufren invasión por parte de los mismos y pasarán a recibir el nombre de vellosidades terciarias (Fig-55).
Se observa que las vellosidades proliferan más hacia el polo embrionario, o sea, aquél en donde se encuentra el botón embrionario, y menos hacia el polo opuesto, o sea, el polo vegetativo. Así decimos que el conjunto de vellosidades que están mejor desarrolladas, en mayor cantidad y en relación con el polo embrionario recibe el nombre de corion frondoso; en cambio las vellosidades de los demás lados que no proliferan casi y que son pocas, constituyen el llamado corion leve o corion calvo que tiende a ir desapareciendo.
La diferencia de los polos embrionario y vegetativo se manifiesta también en la decidua, de forma tal que podemos afirmar que el corion frondoso es aquél que está en contacto con la decidua basal, en cambio el corion leve es el que está en contacto con la decidua capsular.
Por lo anterior, se llega a la conclusión que la placenta es formada por la suma de corion frondoso y decidua basal. (Fig-56A)
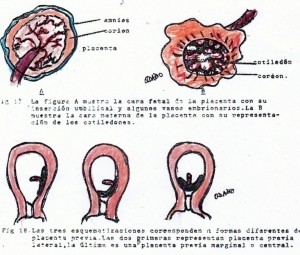
FIG 56A – VARIEDADES DE PLACENTA
Las vellosidades del corion frondoso pueden aumentar en cantidad gracias a la acción del sincitiotrofoblasto, sin embargo, la pregunta es, hasta cuándo se podrán formar vellosidades?
Para contestar lo anterior es necesario saber que el citotrofoblasto es quien da origen a las células que conforman el sincitio trofoblasto y que este citotrofoblasto empieza a desaparecer aproximadamente alrededor del cuarto o quinto mes de gestación, lo que nos hace pensar que solamente hasta esa época es posible la formación de vellosidades.
Algunas vellosidades del corion frondoso se extienden desde la placa coriónica hasta la decidua como vellosidades de anclaje o pegamento; otras no lo hacen y se ramifican en el interior de los espacios intervellosos sin alcanzar la decidua. A medida que envejece la placenta, el tallo corto y grueso de las vellosidades primitivas se ramifica repetidamente y forma subdivisiones en las vellosidades.
Cada una de las vellosidades con sus ramificaciones constituye un cotiledón fetal (Fig-56).
El número de cotiledones es un dato de suma importancia para el ginecólogo quien al examinar la placenta cuenta para ver si en ella se encuentra la cantidad normal, la cual es de quince a veinte cotiledones, y esto le indicará si el feto estuvo bien nutrido placentariamente. Un número bajo de cotiledones indicará que el feto no tuvo el aporte nutricional suficiente, por lo cual se pueden presentar bajas en la talla o el peso fetal. La sangre materna baña las vellosidades y los materiales químicos y sustancias nutritivas de la madre pueden pasar al cuerpo del embrión por simple difusión; las vellosidades al estar bañadas por sangre materna sirven a manera de filtro, de barrera, barrera placentaria que no permite que en momento alguno se mezclen la sangre materna y fetal. Por esto, como lo hemos dicho anteriormente, la placenta humana ha sido considerada de tipo hemocorial, debido a que en ella se ponen en relación la sangre materna y el corion del feto.
A medida que crece el feto, crece también la placenta, de forma tal que hacia el quinto mes de embarazo ha alcanzado un tamaño casi igual a la mitad del tamaño del útero. En su formación, la madre ha aportado alrededor de un 20% del tamaño y partes de ella, en tanto que el 80% restante es aportado por el feto. Como se anotó anteriormente la madre aporta a la placenta los tabiques placentarios y el feto los cotiledones con sus vellosidades.
Macroscópicamente, la placenta nos ofrece una forma discoidal con un diámetro de unos 154 a 20 cms; dos caras, una con las vellosidades y tabiques y es la llamada cara materna; la otra presenta la inserción del tallo corporal y el recubrimiento amniótico y es la cara fetal. El lugar de inserción del cordón varía dando lugar a que se le denomine de diferentes maneras, las cuales se pueden revisar en cualquier libro de ginecología. (Fig-56)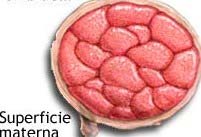
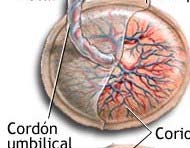
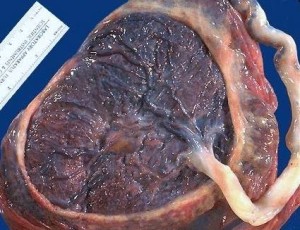
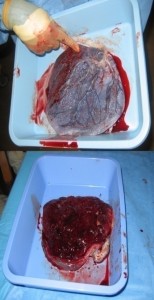
FIG 56 – Cara fetal (arriba) y materna, COTILEDONES (abajo) de la placenta
La función primaria de la placenta es la de pasar de la madre al feto los materiales nutritivos que viajan en la sangre, de la misma forma la placenta sirve como medio de expulsión de los materiales de deshecho por parte del feto.
Como se dijo, sirve además para oxigenar la sangre fetal. Posee también la placenta funciones endocrinas como lo es la formación y secreción de hormona gonadotropina coriónica humana, producida por el trofoblasto.
Necesario es anotar que además de las sustancias nutritivas pueden atravesar la barrera placentaria sustancias químicas como el alcohol, la nicotina y otras que pueden causar daño al ser en desarrollo de acuerdo a la edad, a la cantidad y a la continuidad que se pongan en contacto con él; ya se conocen las anomalías del desarrollo que se presentan en los llamados niños con Síndrome fetal alcohólico y las características de los hijos de madres fumadoras; igual cosa sucede con virus y bacterias.
Luego del parto, aproximadamente 15 a 20 minutos, se observa que la placenta es expulsada por el útero, acontecimiento denominado alumbramiento. Se debe revisar la placenta, verle por ejemplo el número de cotiledones, y revisar los órganos anexos a ella para ver si salieron todos, ya que de no ocurrir así pueden presentarse trastornos posteriores a la madre; por ejemplo, de quedarse uno de los cotiledones o parte de él, bien puede emigrar, vía sanguínea a una región diferente del cuerpo de la madre, proliferar y configurar un cuerpo extraño; o bien puede ir a los pulmones, proliferar ahí y provocar la muerte a la madre.
Mola hidatiforme.
La mola hidatiforme, o embarazo molar, es la variante más benigna de la enfermedad trofoblástica del embarazo, un tipo de tumor que se desarrolla en lugar de una gestación, en los tejidos en donde debía desarrollarse la placenta y el embrión.
Estudio efectuado en Manabí, Ecuador, en una población de mujeres con enfermedades trofoblásticas, demostró que dentro del conjunto de enfermedades trofoblásticas gestacionales, la mola hidatiforme completa es la más frecuente, con un promedio de 55% , mientras que la mola hidatiforme de tipo incompleta presenta un 42%. Estando los grupos etarios mas expuestos comprendidos entre los 15-19 años de edad, asi como también en edades de 35 a 45 años de edad. Esta mola hidatiforme consiste en una anomalía de las vellosidades coriales en la cual éstas muestran cambios degenerativos acompañados de acumulación de líquido amarillento, de manera que las ramificaciones de las vellosidades se convierten en cadenas de vesículas de distinto tamaño. No se conoce la causa exacta, sabiéndose simplemente que el trofoblasto se torna más invasor, se obstaculiza la circulación y la nutrición del embrión y de esta manera muere y degenera, resultando el aborto del corion patológico.
Por lo general el aspecto de las vellosidades es quística, siendo también factible encontrar moderados cambios quísticos en las vellosidades de abortos tempranos, aunque el feto esté presente. La típica mola hidatiforme consiste en una masa de vellosidades a menudo con un peso de 100 a 300 gramos; vellosidades que pueden tener una longitud de 5 cms y estar unidas a la membrana coriónica. Las cavidades quísticas no contienen sangre sino un material fluído rico en estrógenos y una membrana celular. La superficie externa está recubierta por una proliferación irregular de trofoblasto y de células de Langhans. (Fig-62).
La mola hidartiforme ocurre en solo una de 2.000 preñeces y son consideradas como crecimientos benignos; solo un 5% pueden ser consideradas como epiteliomas.
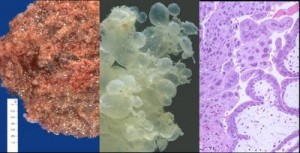
FIG. 62 – MOLA HIDATIFORME
Con la presencia de una mola el útero se agranda con excesiva rapidez, la hormona gonadotrópica es encontrada en concentración alta y un examen de rayos X nos podría demostrar la presencia del embrión. Los ovarios también darían una prueba de la anomalía con la presencia de folículos dilatados y con paredes excesivamente distendidas, compuestas por células de la teca luteínica.
El tumor trofoblástico del embarazo, un cáncer poco común en la mujer, es una enfermedad en la cual crecen células cancerosas, malignas, en los tejidos que se forman después de la concepción, es decir, después de la unión del espermatozoide y el óvulo. Los tumores trofoblásticos del embarazo se originan dentro del útero, el órgano hueco y musculoso en forma de pera en el cual se desarrolla el feto.
Este tipo de cáncer ocurre durante los años en que la mujer puede tener hijos. Hay dos tipos de tumores trofoblásticos del embarazo:
1.- Mola hidatiforme y coriocarcinoma. Si la paciente tiene una mola hidatiforme, también llamada embarazo molar, ya se han unido el espermatozoide y el óvulo, pero sin que se haya desarrollado un feto en el útero. En su lugar, el tejido que se forma se asemeja a quistes parecidos a un racimo de uva. La mola hidatiforme no se disemina fuera del útero a otras partes del cuerpo. Sin embargo sí que puede afectar al músculo del útero, o miometrio, denominándose entonces mola invasora o “coriocarcinoma destruens”.
2.- Si la paciente padece de coriocarcinoma, el tumor puede haberse originado de una mola hidatiforme o de tejido que queda en el útero después de un aborto o de un parto. El coriocarcinoma puede diseminarse del útero a otras partes del cuerpo, lo que se denomina metástasis. Hay un tipo muy poco común de tumor trofoblástico del embarazo que se origina en el útero, donde se encontraba pegada la placenta. Este tipo de cáncer se llama enfermedad trofoblástica de sitio placentario.
Invasión coriónica. Algunas de las células trofoblásticas se desprenden y son llevadas por la corriente sanguínea a otras partes del cuerpo. Estas células luego mueren y no dejan disturbios patológicos. Otras, escazas, pueden tornarse bastante invasoras y dan lugar a una formación neoplásica conocida como corioepitelioma. Estos corio-epiteliomas son más comunes en el útero, aunque pueden encontrarse haciendo parte de un teratoma en los testículos, mediastino, o cualquier otra parte del cuerpo. En el útero, ellos se transforman en molas hidatiformes (la mitad de ellos), 1/4 van a ser abortados y 1/4 pasa a ser parte de fetos viables.
Los corioepiteliomas están caracterizados por ser una masa irregular de proliferantes células trofoblásticas, las cuales muestran varios grados de diferenciación en células de Langhans y células sincitiales. Son extremadamente hemorrágicos, ya que las células del trofoblasto destruyen todos los tejidos con los cuales se ponen en contacto. Tales tumores son altamente malignos y su pronóstico generalmente pobre.
M.S. ORLANDO DÁVILA BOLÍVAR

